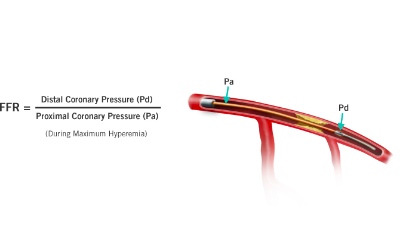
 По данным исследования FAME-2 оказалось, чрезкожное коронарное вмешательство (ЧКВ) превосходит медикаментозную терапию в снижении риска достижения твердых конечных точек у пациентов со стабильной ишемической болезнью сердца (#ИБС). Однако авторы отмечают, что у данных выводов есть два принципиальных момента. Главный состоит в том, что преимущество #ЧКВ наблюдалось при определении регионарного резерва кровотока (FFR) с целью выбора стратегии лечения – ЧКВ или медикаментозной терапии. Второй момент состоит в определении твердых конечных точек. В исследовании #FAME-2 проведение ЧКВ (на основании определенного #FFR) приводило к снижению частоты достижения комбинированной конечной точки, включавшей смерть-от-всех-причин, нефатальный инфаркт миокарда (ИМ) и неотложную реваскуляризацию на 61%. Однако это снижение достигалось в основном за счет снижения необходимости реваскуляризации.
По данным исследования FAME-2 оказалось, чрезкожное коронарное вмешательство (ЧКВ) превосходит медикаментозную терапию в снижении риска достижения твердых конечных точек у пациентов со стабильной ишемической болезнью сердца (#ИБС). Однако авторы отмечают, что у данных выводов есть два принципиальных момента. Главный состоит в том, что преимущество #ЧКВ наблюдалось при определении регионарного резерва кровотока (FFR) с целью выбора стратегии лечения – ЧКВ или медикаментозной терапии. Второй момент состоит в определении твердых конечных точек. В исследовании #FAME-2 проведение ЧКВ (на основании определенного #FFR) приводило к снижению частоты достижения комбинированной конечной точки, включавшей смерть-от-всех-причин, нефатальный инфаркт миокарда (ИМ) и неотложную реваскуляризацию на 61%. Однако это снижение достигалось в основном за счет снижения необходимости реваскуляризации.
В исследование было включено 1220 пациентов со стабильной коронарной болезнью сердца, которым планировалось проведение ЧКВ со стентированием элютинг-стентами второго поколения по поводу одно-, двух- и трехсосудистого поражения. Всем пациентам определяли FFR до рандомизации. Пациентов с минимум одним стенозом и FFR от 0.80 и менее рандомизировали на группу ЧКВ и оптимальной медикаментозной терапии. В то время как при показателе FFR более 0.80 пациентов вносили в регистр и назначали оптимальную медикаментозную терапию.
По словам авторов, примечательным является тот факт, что у 25% пациентов, которым намечалось проведение ЧКВ не было выявлено ни одного гемодинамически значимого стеноза.
Уровни достижения комбинированной конечной точки, включавшей смерть, #ИМ и реваскуляризацию, были достоверно ниже в группе ЧКВ, чем в группе медикаментозной терапии (8.1% и 19.5%; p<0.001). Это снижение достигалось за счет уменьшения на 77% необходимости в неотложной реваскуляризации.
|
Конечная точка
|
ЧКВ (n=447)
|
Медикаментозная терапия (n=441)
|
ОР
|
|
Комбинированная первичная конечная точка
|
8.1
|
19.5
|
0.39 (0.26–0.57)
|
|
Смерть-от-всех-причин
|
1.3
|
1.8
|
0.74 (0.26–2.14)
|
|
ИМ
|
5.8
|
6.8
|
0.85 (0.50–1.45)
|
|
Ургентная реваскуляризация
|
4.0
|
16.3
|
0.23 (0.14–0.38)
|
|
Смерть или ИМ
|
6.5
|
8.2
|
0.79 (0.49–1.29)
|
Авторы также попытались определить причины ургентной реваскуляризации. Оказалось, что в 31% случаев это был ИМ, в 20% - нестабильная стенокардия с ишемическими изменениями на ЭКГ; исходя из клиники – в 49% случаев (включая большое количество пациентов со стенокардией 4-го функционального класса).
В исследовании #FAMOUS авторы оценивали влияние определения FFR на ведение пациентов с ИМ без элевации сегмента ST. В исследование было включено 350 пациентов с выявленным при коронароангиографии минимум одним стенозом, требующим реваскуляризации.
FFR оценивался у всех 350 пациентов. В 176 случаях результаты определения FFR сообщались работнику, проводившему КВГ, с целью оценить, насколько полученная информация повлияет на смену тактики лечения с реваскуляризации на медикаментозную терапию. В 174 случаях информация о FFR врачу не предоставлялась.
Из 704 поражений артерий в которых измерялся FFR в 61% случаев они были признаны значимыми (FFR <0.80). Было выявлено, что в случае предоставления врачу результатов FFR чаще выбиралась медикаментозная стратегия. Так, 22.7% пациентов группы с известным FFR получали лишь медикаментозную терапию, в то время как при выборе тактики лечения исходя из данных ангиографии неинвазивный подход имел место у 13.2% пациентов.
В общей сложности показатели FFR изменили первоначально выбранную тактику лечения в 38 случаях из 176 (21.6%).
#реваскуляризация, #AMI, #NSTEMI, #PCI
Medscape Cardiology