 Рабочая группа по заболеваниям миокарда и перикарда Европейского общества кардиологов разработала пошаговую систему оценки для выявления пациентов, которые требуют немедленного проведения #перикардиоцентез’а, и пациентов, которые могут быть безопасно транспортированы в специализированное учреждение.
Рабочая группа по заболеваниям миокарда и перикарда Европейского общества кардиологов разработала пошаговую систему оценки для выявления пациентов, которые требуют немедленного проведения #перикардиоцентез’а, и пациентов, которые могут быть безопасно транспортированы в специализированное учреждение.
По словам авторов, данная система оценки может улучшить ведение пациентов с данной патологией, что может обеспечить меньшее количество задержек с терапией, тем самым улучшив выживаемость больных.
Данные рекомендации по ведению пациентов с тампонадой сердца опубликованы весьма своевременно, так как растет число проводимых интервенционных процедур – таких как транскатетерное протезирование клапанов, имплантация водителей ритма и кардиовертеров-дефибрилляторов – которые являются причинами возникновения данного потенциально летального осложнения.
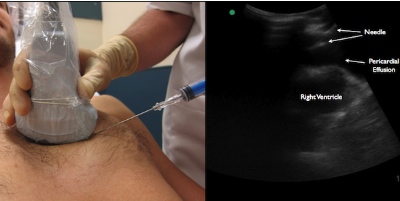
Более того, остается потребность в четком определении правильного проведения перикардиоцентеза в такой неотложной ситуации. Это связано с тем, что в небольших клиниках и в Восточной Европе все еще проводятся “слепые” перикардиоцентезы – без контроля эхокардиографии – что является противопоказанным, так как несет высокий риск повреждения эпикарда и миокарда.
Авторы отмечают, что быстрая диагностика тампонады сердца является ключевым моментом. Но как только диагноз установлен, ведение пациента может вызывать сложности, так как имеется дефицит утвержденных критериев стратификации риска. Более того, в рекомендациях Европейского общества кардиологов по болезням перикарда 2004 года – единственных рекомендациях кардиологов и медицинских обществ вообще, касательно данной тематики – отсутствуют некоторые важные моменты.
Целью рабочей группы было использование по возможности данных доказательной медицины с целью определения, каким пациентам нужно немедленно провести дренаж перикардиального выпота; является ли #эхокардиография достаточным методом контроля при проведении перикардиоцентеза; каких пациентов нужно транспортировать в специализированные или хирургические центры; и какой должна быть медикаментозная и аппаратная поддержка во время транспортировки.
Касательно диагностики тампонады сердца в положении указано, что она должна подозреваться у пациентов с наличием гипотензии, набухания шейных вен, парадоксального пульса, тахикардии, тахипное и/или тяжелой одышки. Дополнительные признаки могут включать низкий вольтаж комплексов QRS на ЭКГ, электрическую альтернацию и увеличение силуэта сердца на рентгенографии.
Отмечается, что эхокардиографию у таких пациентов следует провести незамедлительно. Компьютерная томография и МРТ сердца и сосудов полезны с целью исключения диагноза рака или диссекции аорты у пациентов с большим перикардиальным выпотом. Также должны быть исключены констриктивный перикардит, застойная сердечная недостаточность и тяжелое поражение печени с развитием цирроза.
В случае развития тампонады сердца и гемодинамического шока пациентам следует немедленно провести перикардиоцентез. Если же пациент гемодинамически стабилен, процедуру можно провести в течение 12-24 часов от постановки диагноза, после получения данных лабораторных анализов, включающих общий анализ крови.
Рабочей группой разработана новая система сортировки пациентов. Так, некоторым пациентам показан немедленный перикардиоцентез без необходимости в дальнейшей оценке, только исходя из наличия специфических критериев. В отношении других пациентов – у которых не отмечается одно (или более) из пяти неотложных состояний – применяется пошаговая система оценки, которая основывается на этиологии тампонады, клинического состояния и результата визуализационных методик.
Пациентами, которым незамедлительно требуется проведение хирургического вмешательства, являются лица с диссекцией аорты типа А, разрывом свободной стенки миокарда вследствие инфаркта миокарда, перенесенной травмой грудной клетки, нестабильные септические пациенты c гнойным перикардиальным выпотом и в случае осумкованных выпотов, которые не могут быть разрешены чрезкожным доступом.
Для всех других пациентов подсчитывается количество баллов исходя из этиологии заболевания (шаг 1), клинического состояния (шаг 2) и результатах визуализационных методик (шаг 3). Например, при наличии туберкулеза, парадоксального пульса и спадения левого предсердия – каждый из которых оценивается в 2 балла – общее количество баллов составляет 6. При наличии 6 и более баллов пациенту показано срочное проведение перикардиоцентеза. Если количество баллов менее 6 – процедура может быть отложена на срок до 2 суток.
К слову, авторы также отметили, что каждый кардиолог, работающий в клинике, особенно в отделениях скорой помощи, должен уметь правильно проводить данную процедуру. И предлагают внести в программу специализации по кардиологии или неотложной медицине пункт о проведении минимум 5 перикардиоцентезов.
#pericardiocentesis, #ESC, #pericarditis, #echocardiography
Medscape Cardiology